Ligamentoplastie du LCA (Ligament Croisé Antérieur)
Qu'est ce que c'est ?
C’est la reconstruction chirurgicale du ligament croisé antérieur rompu.
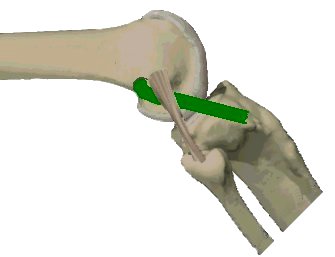
Elle a pour buts :
- de neutraliser l’instabilité, donc de permettre la disparition des symptômes qui lui sont liés,
- de protéger le genou en cas de reprise d’une activité sportive intense,
- de protéger les ménisques,
- et, de protéger le genou de l’arthrose à long terme.
Elle se fait le plus souvent à distance du traumatisme, après quelques semaines, lorsque le genou a retrouvé une bonne mobilité et une bonne trophicité (« musculature »). C'est dans ces conditions que la récupération sera optimale.
Anatomie
Le genou est une articulation mobile, superficielle. C'est l'articulation qui unit le tibia au fémur sur lequel glisse la rotule.
La stabilité du genou est assurée par deux groupes de ligaments :
- les ligaments périphériques, LLI (ligament latéral interne) et LLE (ligament latéral externe)
- les ligaments du pivot central LCA (ligament croisé antérieur) et LCP (ligament croisé postérieur).
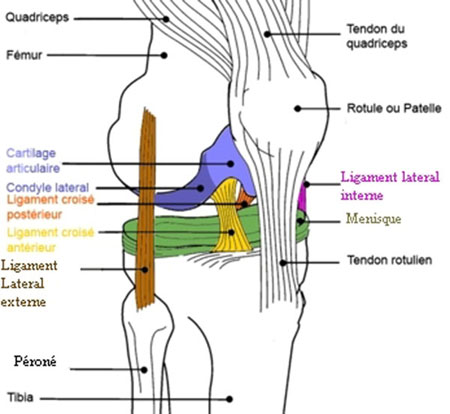
Le LCA est le ligament le plus souvent rompu chez les sportifs notamment chez ceux pratiquant les sports en pivot.
Les muscles situés autour du genou permettent les mouvements et une bonne fonction.
Diagnostic
Les symptômes liés à une rupture ancienne du LCA sont assez typiques. Ils associent :
- la survenue de dérobements caractéristiques, avec l'impression de déboîtements du genou,
- des douleurs survenant à l’effort,
- des épanchements,
- des douleurs méniscales si les ménisques sont lésés.
L'examen clinique recherche :
- des signes de laxité clinique antérieure (associée ou non à une laxité périphérique),
- un ressaut dynamique,
- des signes de lésions méniscales.
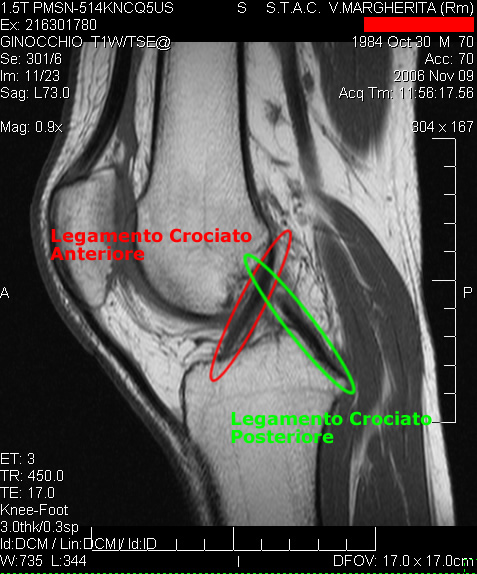
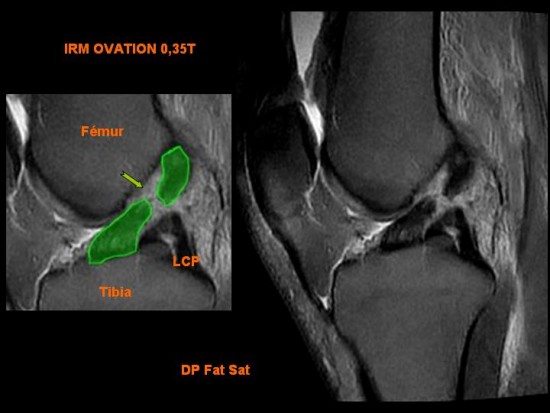
L'IRM, les radios dynamiques (Telos) confirment le diagnostic et recherche des lésions associées (ménisques, cartilage…).
 |
 |
Traitements
Les éléments déterminants en faveur de la reconstruction du LCA sont:
- l’âge,
- l’importance de la laxité et des symptômes,
- la présence de lésions méniscales,
- les motivations sportives.
Ainsi, le sujet jeune, très instable, très gêné dans la vie de tous les jours, avec une lésion méniscale et qui a des motivations sportives importantes, représente la meilleure indication.
La présence d'une déchirure de ménisque est aussi un élément déterminant. En effet, cette lésion va s’aggraver jusqu’à ce que le ménisque soit « perdu » à cause de l’absence de ligament.
Ainsi, si l’on veut « sauver » le ménisque, il faut stabiliser le genou en reconstruisant le LCA.
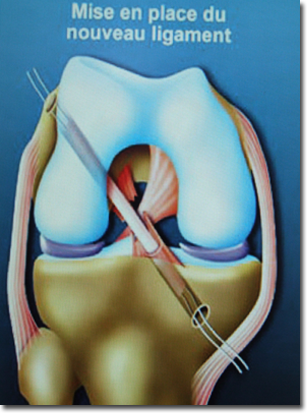
L'intervention
La reconstruction du LCA est une intervention qui est bien maîtrisée.
Elle se déroule au bloc opératoire sous anesthésie, de type anesthésie générale ou rachi-anesthésie (seuls la partie basse du tronc et les deux membres inférieurs sont anesthésiés, le patient étant alors parfaitement conscient), dans une ambiance stérile après une préparation de la peau pour limiter les risques infectieux.
Vous serez installé sur le dos avec un garrot placé à la racine de la cuisse pour opérer sans être gêné par le sang.
Il existe de multiples techniques, mais aujourd’hui, trois principales sont utilisées:
- le procédé de Kenneth JONES,
- le procédé du DIDT (Droit Interne – Demi-Tendineux),
- le procédé du TLS (Tape Locking Screw).
Leur différence est essentiellement liée au type de tendon qui sera utilisé pour faire office de nouveau ligament.
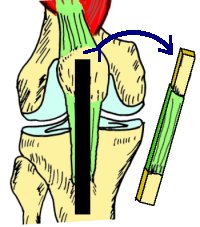
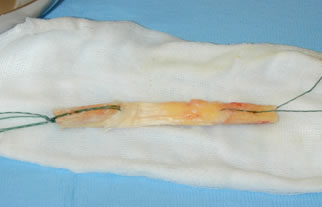
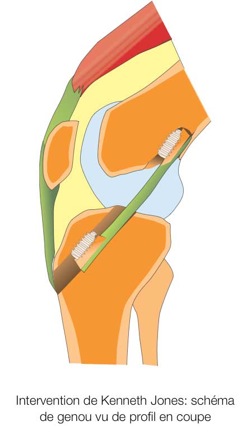
- Le procédé de Kenneth JONES:
Le tiers médian du tendon rotulien détaché de la rotule et au tibia avec deux fragments osseux en continuité du tendon, est utilisé dans cette technique.
 |
 |
 |
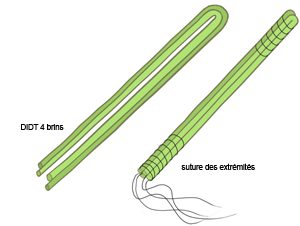
- Le procédé du DIDT (Droit Interne – Demi Tendineux)
Ceux sont deux tendons (Droit Interne et Demi Tendineux) localisés à la face postéro-interne de la cuisse qui sont utilisés. Ces tendons sont prélevés par une petite voie d’abord sur la face interne du tibia juste en dessous de l’articulation du genou.
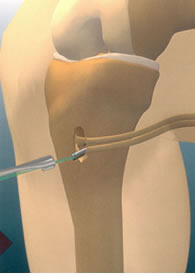 |
 |
- Le procédé du TLS
Seul le tendon du demi tendineux est prélevé par une incision à la face interne du genou. Le tendon sera replié sur lui même pour former un néo ligament à 4 brins.
Le prélèvement du greffon ( = futur ligament) fait, et quelque soit le procédé utilisé, le reste de l’intervention est mené à son terme sous contrôle arthroscopique. On réalise le forage d'un tunnel dans le tibia et d'un autre dans le fémur dans lesquels le néoligament est fixé par des vis.
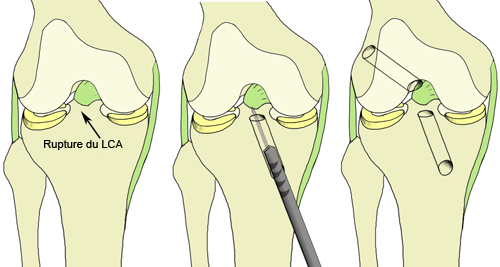
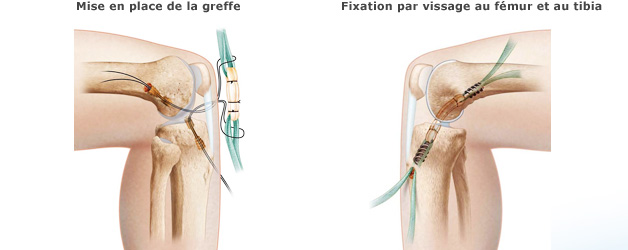
La durée d’intervention est proche de l’heure.
Un drain est souvent posé pour éviter la survenue d’un hématome.
Juste après l’intervention, le patient est surveillé en salle de réveil (conscience, tension artérielle, fréquence cardiaque, respiration, saignements, douleurs…) pendant environ deux heures, puis regagne sa chambre.
La période post-opératoire
Vous serez suivi quotidiennement par votre chirurgien.
La douleur sera contrôlée par des perfusions puis par une médication orale. Si le traitement de fond s’avère insuffisant, des antalgiques plus puissants peuvent être utilisés souvent de manière ponctuelle.
Une poche de glace appliquée sur le genou calme la douleur. Vous pourrez l’utiliser pendant toute la durée du séjour.
Afin de diminuer le risque de phlébites, vous aurez un traitement anticoagulant.
Le lendemain de l’intervention, vous effectuerez un premier levé avec l’aide d’un kinésithérapeute. La reprise de la marche se fait en appui complet, aidée par des cannes anglaises sous couvert ou non d’une attelle de genou.
Une radiographie de contrôle sera faite.
Les infirmiers referont le pansement et vous apporteront les soins nécessaires.
Les aides-soignantes vous aideront dans les gestes de tous les jours tout le temps où vous serez embarrassé, puis très vite vous serez parfaitement autonome.
La durée d’hospitalisation varie de 2 à 4 jours.
A la fin du séjour, certains regagneront leur domicile, d’autres iront en Centre de rééducation.
Les risques
Comme toutes les interventions chirurgicales, la ligamentoplastie de genou a les siens.
La liste est grande, mais la fréquence de survenue est faible.
Il faut essentiellement retenir pour les risques d’ordre général :
- le risque hémorragique,
- le risque de phlébite donc de survenue d’embolie pulmonaire,
- et le risque infectieux précoce,
Pour ceux liés à la ligamentoplastie:
- la raideur du genou,
- la rupture du nouveau ligament,
- l'algodystrophie.
Après l'hospitalisation
A la sortie, il vous sera remis un traitement antalgique et éventuellement des anti- inflammatoires.
Les fils ou les agrafes seront retirés entre le 15ième et le 20ième jour post-opératoire.
Vous reverrez votre chirurgien entre le premier et le deuxième mois, puis régulièrement afin qu’il puisse s’assurer que tout évolue pour le mieux.
Une rééducation spécifique débutera dès le lendemain de l'intervention de façon douce et progressive.
Un protocole de rééducation personnel et pour le kiné vous sera donné.
La mobilisation rapide et la reprise de l'appui immédiat ont beaucoup transformé la rééducation. Pourtant, le résultat est très lentement acquis et la rééducation est longue, car la revascularisation des nouveau ligament est lente.
En effet, il s'agit d'un tissu tendineux qui va acquérir avec du temps, les caractéristiques d’un ligament. C'est ce que l'on appelle la phase de ligamentisation.
Durant cette période, le ligament retrouve très lentement la solidité mécanique indispensable pour supporter les contraintes d'une activité physique normale.
C’est pourquoi, la reprise du sport ne doit pas raisonnablement intervenir avant 6 à 8 mois.

