Luxation d'épaule
Qu'est ce que c'est ?
La luxation d’épaule se définit comme la perte de contact entre la tête de l’humérus et la glène de l’omoplate. La tête humérale « n’est plus à sa place » devant le glène de l’omoplate. Le plus souvent la tête humérale est partie devant l’omoplate, on parle alors de luxation antérieure, de l’épaule. La luxation est dans 95% des cas antérieure et dans 5% des cas postérieure. Cette luxation survient dans la très grande majorité des cas après un traumatisme (sportif le plus souvent, accident de la voie publique, chutes…)
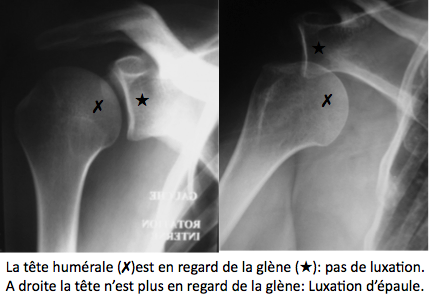
Lorsqu’une épaule s’est luxée une fois, le risque est la récidive de la luxation, on parle alors d’instabilité chronique de l’épaule.
Les sports à risque de luxation et d’instabilité sont les sports d’armés contrés et les sports de contact.
|
Sports de contact |
- Arts martiaux - Cyclisme - Moto - Cyclo-cross - Rugby |
- Ski nautique - Ski de piste - Parachutisme - Équitation - Foot |
|
Sports d’armés contrés ou à hauts risques |
- Basket - Handball - Volleyball - Goal - Waterpolo - Deltaplane |
- Judo - Karaté - lutte - Planche à voile - Gymnastique |
Anatomie
La tête de l’humérus peut être assimilée à une portion de sphère et la glène de l’omoplate est presque plate. Pour simplifier, l’articulation de l’épaule peut être comparée à une sphère posée sur une table verticale! On comprend bien que pour stabiliser cette sphère, qui ne demande qu’à rouler, il faut une structure pour la bloquer. Les principales structures stabilisatrices de l’épaule sont :
- Le bourrelet glénoïdien,
- la capsule,
- les ligaments,
- l’enveloppe musculaire.
Lorsque se produit une luxation d’épaule, le déplacement de la tête humérale peut entraîner plusieurs types de lésions :
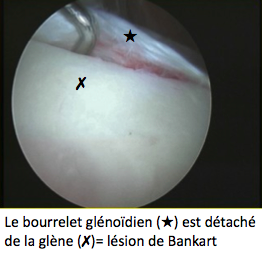
- arrachement du bourrelet glénoïdien (lésion de Bankart),
- distension de la capsule et des ligaments,
- lésion osseuse : fracture de la glène ou de l’humérus.
Ces lésions ont tendance à favoriser les récidives de luxation.
Diagnostic
Il existe 2 tableaux cliniques différents :
A- La luxation aigue d’épaule correspond à l’épisode aigu de déboitement de l’épaule :
Il s’agit le plus souvent d’un épisode post-traumatique entraînant une douleur brutale de l’épaule (+/- un craquement). Le patient consulte alors en urgence.
Le diagnostic suspecté cliniquement est alors confirmé par une radiographie.
Le traitement consistera alors à remettre en place la tête de l’humérus. On parle de réduction de la luxation. Cette manœuvre peut être faite sous simples calmants ou sous courte anesthésie générale.
Dans les suites, le patient est immobilisé par une attelle coude au corps pour une durée de 2 à 4 semaines. Après ce délai, la rééducation est débutée.
Lors de cet épisode aigu, il n’y a pas lieu de réaliser d’intervention chirurgicale en urgence.
B- L’instabilité chronique d’épaule correspond à un patient qui s’est luxé plusieurs fois l’épaule et qui consulte pour différents symptômes :
- Une appréhension, il s’agit d’un patient n’ayant « plus confiance en son épaule », il a peur qu’elle ne se déboite de nouveau, il « ne sent pas son épaule en place ». Cette appréhension est très fréquente lors de la pratique de sports ou lors de la réalisation de certains gestes de la vie quotidienne.
- Des douleurs de l’épaule.
La mobilité de l’épaule est très souvent normale
Des examens complémentaires sont demandés (radiographies et arthro-scanner) pour faire le bilan exact du bourrelet glénoïdien, de la capsule et des ligaments mais aussi de l’os de la glène et de l’humérus.
Traitement
L’objectif du traitement de l’instabilité de l’épaule est de stabiliser l’épaule pour éviter les récidives de luxations et diminuer les douleurs.
La rééducation seule visant à muscler l’épaule peut dans certains cas, être suffisante pour obtenir une épaule stable dans la vie quotidienne ou pour la pratique de certains sports. En cas d’échec, un traitement chirurgical peut être proposé.
Les différents traitements sont maintenant bien maitrisés. Ils sont réalisés au bloc opératoire, sous anesthésie générale en position demi-assise, dans une ambiance stérile après préparation cutanée pour limiter les risques d’infections. La durée de l’intervention est d’une heure.
Il existe deux grands types de traitement :
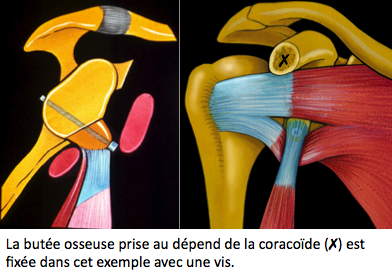
- La butée osseuse qui est réalisée en faisant une cicatrice de 5 à 7cm sur la partie antérieure de l ‘épaule. Cette intervention consiste à détacher un morceau d’os (la coracoïde) et à le refixer sur le bord antérieur de la glène afin d’obtenir un effet butée qui s'opposera à ce que la tête humérale ne reparte en avant de la glène. Cette butée est fixée par une ou deux vis.
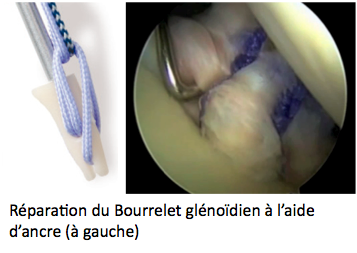
- Le Bankart qui peut être réalisé en faisant une cicatrice de 5 à 7cm ou le plus souvent maintenant sous arthroscopie (vidéochirurgie) en faisant 2 ou 3 petites incisions infra-centimétriques. L’objectif de cette intervention est de retendre les ligaments distendus de l’épaule et refixer le bourrelet glénoïdien à l’aide de petites ancres (le plus souvent résorbables) sur lesquelles sont fixés des fils très résistants.
Dans les suites de l’intervention, le patient est surveillé en salle de réveil pendant environ 2 heures puis regagne sa chambre.
Il existe quelques risques chirurgicaux lors de ces interventions :
- Le premier est la récidive de luxation malgré l’intervention. Ce risque est inférieur à 5% et survient surtout lors de nouveaux traumatismes sportifs.
- Il faut citer le risque d’infection faible, mais toujours présent.
- Pour la butée, plus spécifiquement il existe un risque d’hématome postopératoire, de non consolidation ou de lyse (= disparition) de la butée.
- En cas de Bankart, il existe un risque exceptionnel de migration (= migration) d’une ancre.
Suites opératoires lors de l’hospitalisation :
La durée d’hospitalisation est en moyenne de 2 jours (de 1 à 3 jours). L’intervention de Bankart sous arthroscopie peut également se réaliser en ambulatoire (entrée le matin et sortie le soir de la clinique).
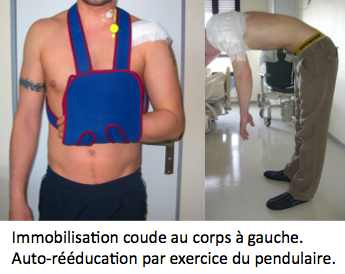
Le patient est immobilisé par une attelle coude au corps.
Dès le lendemain de l’intervention, le kinésithérapeute du service apprend au patient « le pendulaire » qui est un petit exercice que vous devez réaliser à partir du lendemain de l’intervention 5 fois par jours pendant 5 minutes.
Le patient est également incité à sortir le bras de l’attelle lorsqu’il est allongé ou assis afin de mobiliser le coude, le poignet et les doigts. Il est autorisé à utiliser le bras opéré pour les exercices ou la lecture.
Certains mouvements qui lui seront enseignés par son chirurgien, sont par contre sttrictement interdits.
Le pansement sera refait avant la sortie. Le redon posé en cas de butée sera retiré.
La douleur sera calmée par des antalgiques adaptés en perfusion puis par comprimés. Vous pourrez également bénéficier d’un cathéter antalgique posé par les anesthésistes avant l’intervention afin d’optimiser l’antalgie. Ce cathéter sera retiré avant la sortie.
Suites opératoires après l’hospitalisation :
Le patient sera suivi régulièrement par son chirurgien pendant 6 mois à 1 an avec des contrôles radiographiques.
La rééducation peut se faire en centre de rééducation ou chez votre kinésithérapeute habituel.
La durée de rééducation est de 4 à 6 mois après ce type d’intervention.
Il faut poursuivre le pendulaire 5 minutes, 5 fois par jours. Il s'agit des seuls exercices autorisées. Pendant les 3 premières semaines postopératoires.
La rééducation chez votre kinésithérapeute débutera au bout de 3 semaines selon un protocole bien défini. La balnéothérapie (rééducation dans l’eau) est fortement conseillée.
L’attelle est à garder pendant 1 mois en cas de butée et pendant 6 semaines en cas de Bankart sous arthroscopie.
Une infirmière viendra vous faire les pansements 2 à 3 fois par semaine. Les fils ou les stéristrips seront enlevés à 15 jours.
Votre douleur sera calmée par des antalgiques adaptés.
La reprise de la conduite se fait entre 2 et 3 mois en moyenne.
La reprise du travail dépend du type de profession : Pour les travailleurs de force et manuels le délai est en moyenne de 4 à 6 mois. Pour les autres professions, le travail peut être repris plus tôt.
La reprise du sport dépend du type de sport :
La natation est autorisée précocement (45 jours) et peut faire partie à part entière de votre auto-rééducation (nager la brasse).
La course à pied est également autorisée vers le 45ème jour.
La musculation est autorisée une fois les mobilités de l’épaule récupérées (environ 3 à 4 mois).
Les sports à risque peuvent être repris progressivement à partir de 6 mois.

