Luxation et instabilité rotulienne
Qu'est ce que c'est ?
Une luxation de rotule est son déboitement par rapport au fémur. Si les luxations se reproduisent, on parle alors d'instabilité de rotule.
 |
|
Anatomie
Le genou est l’articulation qui uni le fémur au tibia et la rotule au fémur. Chaque extrémité osseuse est recouverted’un cartilage épais et lisse.
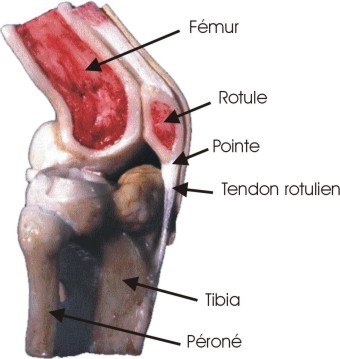
L’emboîtement des deux surfaces osseuses est quasi inexistant (contrairement à la hanche). La stabilité du genou est assurée par les ligaments et les muscles.
Des mouvements de flexion, extension et rotation sont possibles.
Le cartilage assure le glissement entre le tibia et le fémur, et entre le fémur et la rotule.
Cette articulation est renforcée par une épaisse capsule articulaire et de puissants ligaments qui lui permettent une parfaite stabilité.
Plusieurs muscles situés autour permettent les mouvements et une bonne fonction.
Pathologies
La première luxation de rotule se produit le plus souvent pendant la pratique d'un sport, surtout si aucun facteur anatomique prédisposant n’est retrouvé.
Le traumatisme (en valgus extension et rotation externe) provoque ce phénomène (Cf généralités sur les luxations).
Il existe parfois des facteurs favorisants:
- l’hyper laxité ligamentaire,
- une rotule haute,
- une rotule trop en dehors,
- un morphotype en genu valgum,
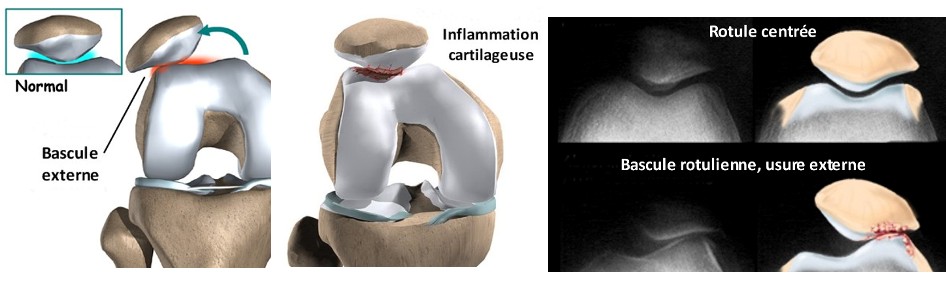
- une bascule rotulienne,
- une trochlée fémorale et/ou une rotule plate.
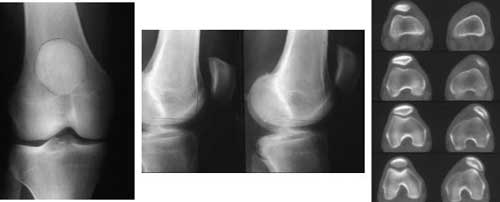
Diagnostic
Les symptômes liés à la luxation de rotule sont :
- une douleur importante au genou qui est déformé,
- une impotence fonctionnelle (= impossible de marcher ou de bouger le genou),
- un gonflement du genou.
L’examen du genou permet de confirmer le diagnostic :
- une rotule en dehors de son rail,
- un gonflement du genou (= hémarthrose),
- une douleur à la palpation de l’aileron interne.
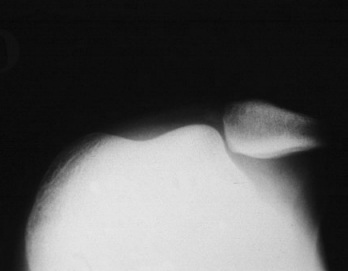
Les radiographies mettront en évidence la luxation de la rotule et d’éventuelles fractures associées.
Traitements
Le traitement de la première luxation de rotule ne relève pas de la chirurgie.
Il faut après réduction de la luxation:
- une immobilisation du genou pendant 4 à 6 semaines.
- un traitement médical par des antalgiques simples (paracétamol ou autres) éventuellement associés à des anti-inflammatoires et de la glace permet de soulager les douleurs.
- une rééducation spécifique débute après la période d'immobilisation.
Un traitement chirurgical peut être proposé en cas de fracture associée.
Dans la majorité des cas, l’évolution est favorable surtout s’il n’y a pas d’anomalie (anatomique) de la rotule et/ou du fémur.
Si l’évolution est défavorable, on parle alors d'instabilité de rotule qui se manifeste par:
- une appréhension, une sensation de dérobement associée ou non à des douleurs sur le devant du genou sans luxation. On parle alors d’instabilité subjective. La rotule ne se luxe pas. Une rééducation bien adaptée peut régler le problème.
- des épisodes de luxations à répétitions. On parle alors d’instabilité objective. Dans ces cas, la rééducation est moins efficace, imposant après une analyse méthodique des différents facteurs prédisposants, un traitement chirurgical.
Après un bilan complet associant des radiographies et certaines fois un scanner, votre chirurgien pourra intervenir sur :
- les éléments capsulo-ligamentaires (l'enveloppe),
- et/ou les structures osseuses.
L'intervention
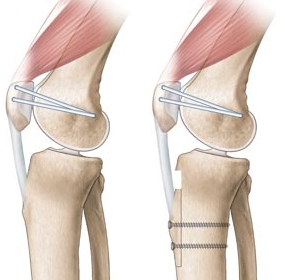
L'intervention la plus fréquemment réalisée est la transposition de la tubérosité tibiale antérieure associée à une retente de la partie interne de "l'enveloppe".
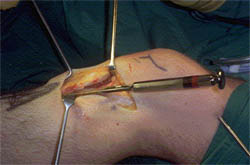
Elle se déroule au bloc opératoire sous anesthésie, de type anesthésie générale ou rachi-anesthésie (seuls la partie basse du tronc et les deux membres inférieurs sont anesthésiés, le patient étant alors parfaitement conscient), dans une ambiance stérile après une préparation de la peau pour limiter les risques infectieux.
La durée d’intervention est d'environ une heure.
La rotule étant trop haute et décalée en dehors, elle s'engage mal dans la trochlée. Il faut donc la baisser et la positionner plus en dedans. C’est en agissant sur l’attache du tendon de la rotule sur le tibia (tubérosité tibiale antérieure), que cet objectif sera obtenu.
C’est un transfert de la tubérosité tibiale antérieure. Souvent, on associe à ce geste osseux, des gestes complémentaires sur les structures ligamentaires situées autour de la rotule.
 |
 |
Un drain est souvent posé pour éviter la survenue d’un hématome et surveiller l’importance du saignement post-opératoire.
Juste après l’intervention, le patient est surveillé en salle de réveil (conscience, tension artérielle, fréquence cardiaque, respiration, saignements, douleurs…) pendant environ une heure, puis regagne sa chambre.
La période post-opératoire
La douleur sera contrôlée par des perfusions puis par une médication orale. Si le traitement de fond s’avère insuffisant, des antalgiques plus puissants peuvent être utilisés souvent de manière ponctuelle, toujours pendant de brèves périodes.
Le lendemain de l’intervention, vous effectuerez un premier levé avec l’aide d’un kinésithérapeute. Les premiers pas seront faits. La règle est la reprise de la marche en appui complet, aidée par des cannes anglaises sous protection d’une attelle qui sera maintenue pendant une courte durée.
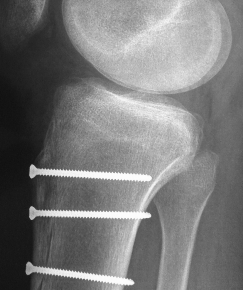
Une radiographie de contrôle sera faite.
Une rééducation douce sera débutée.
Les infirmiers referont le pansement et vous apporteront les soins nécessaires.
Les aides-soignantes vous aideront dans les gestes de tous les jours tout le temps où vous serez embarrassés, puis très vite vous serez parfaitement autonome.
La durée d’hospitalisation varie de 2 à 4 jours.
Les risques
Comme toutes les interventions chirurgicales, la transposition de la Tubérosité Tibiale Antérieure a les siens.
La liste est grande, mais la fréquence de survenue est faible.
Il faut essentiellement retenir pour les risques d’ordre général :
- le risque hémorragique,
- le risque de phlébite donc de survenue d’embolie pulmonaire,
- le risque infectieux précoce,
- l'algodystrophie.
Pour ce qui est des risques orthopédiques, il y a lieu de retenir :
- la fracture du tibia,
- le déplacement secondaire de la transposition,
- la lésion des éléments vasculo-nerveux postérieurs (lors de la mise en place des vis),
- un retard de cicatrisation de la peau.
Après l'hospitalisation
Une fois la période d’hospitalisation terminée, il vous sera remis un traitement antalgique et anti-inflammatoire.
Une rééducation spécifique sera poursuivie.
Les fils ou les agrafes auront été retirés entre le 15ième et le 20ième jour post-opératoire.
Le traitement préventif des phlébites sera instauré en fonction de vos antécédents.
Vous reverrez votre chirurgien avec une radiographie afin qu’il puisse s’assurer que tout évolue pour le mieux, et notamment que l’attache osseuse du tendon rotulien qui a été relevée, est en bonne voie de consolidation.
Si c’est le cas, la rééducation sera intensifiée.
Il faut compter 6 mois pour pouvoir reprendre le sport.

